Súng keo 3D in xương: ghép xương tổng hợp trực tiếp trên mô sống
Súng keo 3D in xương — in mảnh ghép tổng hợp trực tiếp lên mô sống trong phẫu thuật
Giới thiệu ngắn gọn
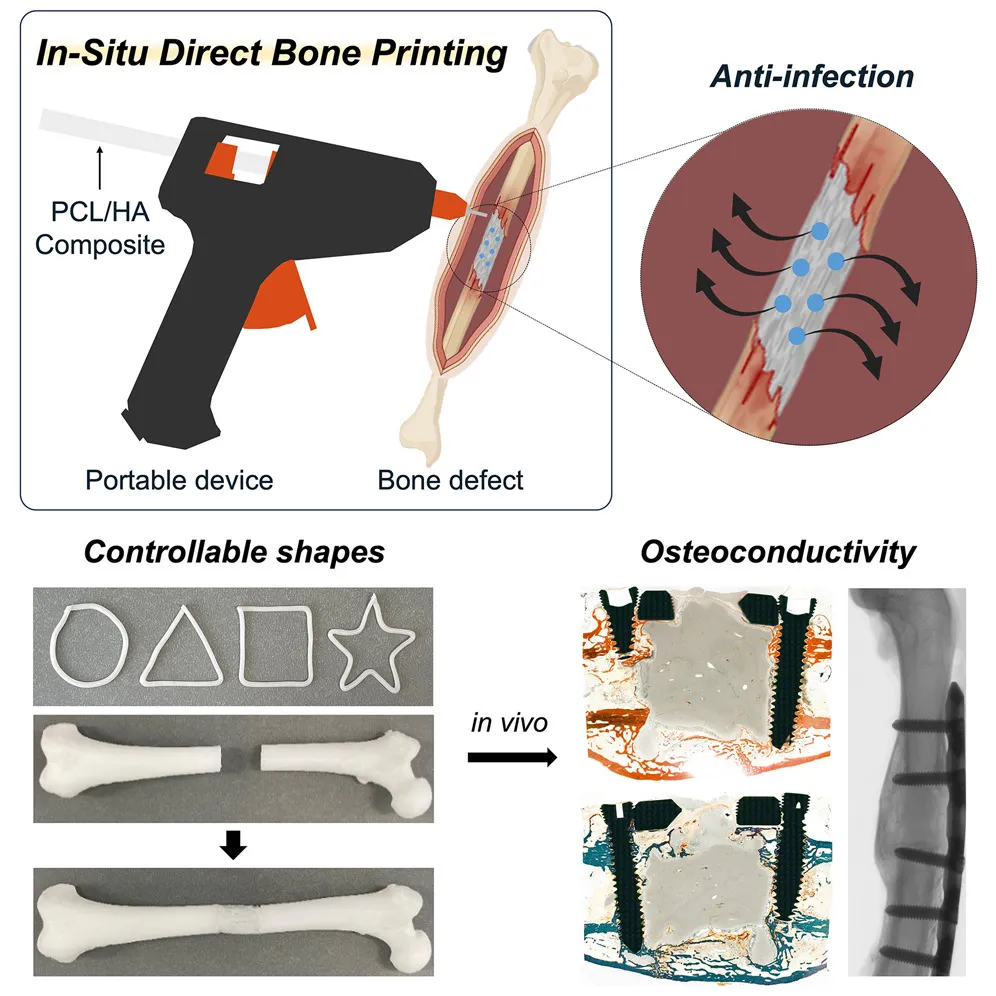
Một nhóm nghiên cứu vừa phát triển biến thể của “súng keo”/pistol in 3D có thể phun — đắp — in trực tiếp mảnh ghép xương tổng hợp ngay trên mô sống trong phòng mổ. Ý tưởng là tạo ra vật liệu thay thế xương được định hình tại chỗ, vừa khớp với khuyết tổn thật sự, giảm thao tác tiền chế tạo, rút ngắn thời gian phẫu thuật và tối ưu tiếp xúc giữa ghép và mô bệnh nhân.
Thiết ý — thiết bị hoạt động thế nào (tổng quan, dễ hiểu)
Nguyên lý cơ bản: thay vì lắp mảnh ghép xương đã chế tạo sẵn, thiết bị hoạt động như một máy in 3D cầm tay: bác sĩ hoặc kỹ thuật viên “vẽ” lớp vật liệu sinh học/chiết xuất xương lên vùng khuyết, lớp theo lớp tạo hình mảnh ghép theo kích thước thực tế tại chỗ.
Vật liệu in: nhóm nghiên cứu dùng vật liệu sinh học tổng hợp — một loại composite sinh tương thích được thiết kế để cứng lại (solidify) sau khi bơm, có khả năng tương tác với mô, hỗ trợ xương mọc vào (osteoinduction/osteoconduction). Vật liệu này thường chứa các thành phần như scaffold (giàn tế bào), chất mang sinh học và có thể bổ sung các ion hoặc yếu tố tăng trưởng để hỗ trợ lành xương.
Cơ chế đông cứng / cố định: vật liệu có thể đông cứng bằng phản ứng hóa học ở nhiệt độ an toàn cho mô (không dùng nhiệt cao), hoặc bằng ánh sáng/ánh sáng bước sóng phù hợp nếu dùng polymer quang hoạt. Thiết bị được thiết kế để thao tác an toàn trong môi trường phẫu thuật (tiêu chuẩn vô khuẩn, kiểm soát lưu lượng).
Giao diện & thao tác: về mặt thao tác, thiết bị tương tự súng keo nóng nhưng được tối ưu cho môi trường y tế: nút điều chỉnh tốc độ, đầu phun mảnh (fine nozzle) để đắp ở vị trí khó, và cơ chế bắt buộc vô trùng.
Lợi ích tiềm năng
Khớp ghép chính xác theo thực tế tại chỗ: vì in trực tiếp lên mô, mảnh ghép có thể bám khít hơn so với mảnh cắt sẵn, giảm các khe hở gây nhiễm trùng hoặc di lệch.
Rút ngắn thời gian chuẩn bị & phẫu thuật: không cần ghép in sẵn, không cần hiệu chỉnh nhiều, tiết kiệm bước xử lý hậu kỳ.
Giảm rủi ro do vừa vặn kém / cần mài sửa: việc “đắp” tại chỗ cho phép điều chỉnh linh hoạt, hữu ích trên xương có hình dạng phức tạp.
Ứng dụng rộng: ghép xương sọ mặt, xương hàm, phẫu thuật chỉnh hình, sửa liền xương phức tạp — nơi hình dạng cá nhân hóa và tiếp xúc bề mặt rất quan trọng.
Tối ưu sinh học: vật liệu có thể chứa các yếu tố thúc đẩy tạo xương hoặc tế bào, hỗ trợ tích hợp sinh học nhanh hơn so với vật liệu trơ thông thường.
Những rủi ro và giới hạn cần cân nhắc
Tương thích sinh học & độc tính: mọi vật liệu được đưa lên mô sống phải chứng minh không gây độc tế bào, không gây viêm mạn tính và không giải phóng sản phẩm phân hủy có hại.
Cố định cơ học & bền vững: xương chịu tải. Vật liệu in cần đủ độ cứng/độ bền lúc ban đầu và hỗ trợ quá trình hình thành xương thật lâu dài; nếu không, nguy cơ sụp/di lệch ghép khi vận động là hiện hữu.
Vấn đề vô khuẩn và an toàn phòng mổ: thiết bị cầm tay phải dễ tiệt trùng hoặc dùng đầu phun một lần; mọi thao tác in cần đảm bảo không đưa vi khuẩn vào ổ mổ.
Kiểm soát quá trình đông cứng: nếu vật liệu đông cứng quá chậm thì thao tác lâu, quá nhanh có thể gây chít/mất kiểm soát. Cần tỉ lệ cân bằng giữa tính thao tác và cố định.
Tái sinh mạch và tích hợp lâu dài: ghép xương thành công không chỉ là đầy ổ khuyết mà còn cần tái lập mạch máu và tế bào xương — điều này đòi hỏi thử nghiệm lâm sàng dài hạn.
Đào tạo & kỹ năng BS: phẫu thuật in tại chỗ đòi hỏi kỹ năng mới, quy trình kiểm soát chất lượng trong phẫu thuật cũng phức tạp hơn.
Con đường triển khai lâm sàng & quy định
Giai đoạn thử nghiệm: trước khi dùng rộng rãi, công nghệ phải trải qua thử nghiệm tiền lâm sàng (in vitro, mô hình động vật) rồi thử nghiệm lâm sàng có kiểm soát.
Yêu cầu chứng nhận: thiết bị & vật liệu phải đạt các tiêu chuẩn y tế/thiết bị y tế của từng vùng (CE, FDA, hoặc tương đương), chứng minh an toàn và hiệu quả.
Chuỗi cung ứng & vô khuẩn: nhà sản xuất phải đảm bảo sản phẩm dùng một lần (nếu là như vậy) hoặc quy cách tiệt trùng đạt chuẩn, đồng thời có quy trình quản lý rủi ro y tế.
Theo dõi hậu phẫu: cần bộ chỉ số đánh giá tích hợp xương, tỉ lệ biến chứng, cần theo dõi dài hạn (nhiều tháng-nhiều năm) để khẳng định hiệu quả.
Ứng dụng thực tiễn gần — ai hưởng lợi nhất?
Phẫu thuật tạo hình sọ mặt và nha khoa: nơi khuyết xương đòi hỏi ghép khít, hình dáng tùy biến.
Sửa liền xương phức tạp: chấn thương đa mô tả, nơi mảnh ghép cá nhân hóa giúp tối ưu.
Cơ sở y tế ít nguồn lực: nếu thiết bị nhỏ gọn, có thể giảm phụ thuộc vào logistic phức tạp của mảnh ghép in sẵn.
Nghiên cứu & phòng thí nghiệm: làm nền tảng cho vật liệu mới, nghiên cứu phối hợp tế bào/thuốc có tác dụng tại chỗ.
Triển vọng phát triển (tóm tắt)
Công nghệ “in ghép xương tại chỗ” với súng keo 3D có nhiều hứa hẹn: cá nhân hóa mảnh ghép, rút ngắn thời gian mổ, tối ưu tiếp xúc ghép-mô. Tuy nhiên để trở thành giải pháp lâm sàng an toàn cần thử lâm sàng nghiêm ngặt, kiểm chứng cơ học, đánh giá sinh học lâu dài, và giải quyết hàng loạt vấn đề về vô khuẩn — trước khi rộng rãi đưa vào sử dụng.









